Статья рассмотрена и одобрена Доктор Ибтиссама Букас, врач семейной медицины
L 'арахноидит обозначаетвоспаление паутинной оболочки. Ежегодно она затрагивает примерно 25 000 человек. По частоте операций на позвоночнике арахноид чаще встречается в Азии, Европе, Северной и Южной Америке. Давайте подробнее рассмотрим, что это за состояние в этой статье (причины, симптомы, лечение и т. д.).
Определение и анатомия
L 'паутинистый является одной из оболочек головного мозга и спинной мозг. Точнее, три мозговые оболочки защищают и покрывают центральную нервную систему.
- Снаружи есть твердая мозговая оболочкатакже называется толстая мозговая оболочка ou твердая мозговая оболочка, который отвечает за защиту мозга. Расположенный в полости черепа, последний состоит из мозжечка, большого мозга и ствола головного мозга (над спинным мозгом). Выстилающая череп твердая мозговая оболочка отделяет кость от этих различных нервных структур.
- В середине находитсяпаутинистый, это промежуточная мембрана. Она тонкая и мягкая, не содержит кровеносных сосудов.
- Внутри находится мягкая мозговая оболочка который непосредственно обволакивает нервную ткань. В отличие от двух предыдущих мембран, эта очень тонкая и васкуляризированная.
Между мягкой мозговой оболочкой и паутинной оболочкой находится субарахноидальное пространство, в котором находится спинномозговая жидкость или спинномозговая жидкость (LCS или CSF). Именно в этой жидкости омываются головной и спинной мозг, и именно эта жидкость циркулирует в позвоночном канале.
Итакарахноидит указывает на расстройство, вызванноевоспаление этой промежуточной мембраны. Это расстройство также может быть результатом наличия поражение в области внутри паутинной оболочки.
Что вызывает арахноидит?
. причин арахноидита много. Он может быть как механического, так и химического происхождения. Она может быть локализованной или диффузной.
В большинстве случаев это расстройство является следствием хирургия позвоночника или нейроаксиальная анестезия. Но бывает и так, что бывает:
- после поясничная пункция ;
- после миелография : это исследование спинного мозга, требующее введения контрастных веществ. Однако из-за обилия маслянистых контрастных продуктов эта рентгенография приводит к все меньшему количеству случаев арахноидита;
- в случае повторениясубарахноидальные инъекции антиметаболиты или противораковые препараты;
- в присутствиибактериальные и вирусные инфекции от позвоночник ;
- когда инородные тела проникают внутрь второй мозговой оболочки после вмешательства;
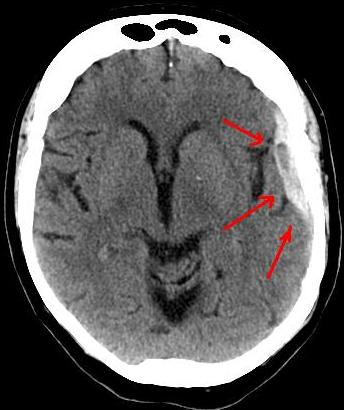
- в случае'субарахноидальное кровоизлияние (субарахноидальное кровоизлияние) спинного мозга: кровоизлияние в пространство, расположенное ниже паутинной оболочки;
- у пациента, проходящего курс леченияинфильтрации кортикостероидами и анестетиками.
Каковы симптомы арахноидита?
В зависимости от локализации и степени воспаления симптомы арахноидита может варьироваться от пациента к пациенту. Они могут быть:
- Головная боль ;
- Эпилептические припадки;
- раздражение спинного мозга с появлением двигательных нарушений в виде параплегии или тетраплегии;
- генито-сфинктерные расстройства, такие как недержание мочи, задержка мочеиспускания, постоянное ощущение переполненного мочевого пузыря и др.
- сенсорные нарушения, такие как потеря тепловой чувствительности или онемение. Они отмечают достижение нервных корешков спинного мозга.
Когда арахноид поражает одновременно головной и спинной мозг, заболевание может проявляться как гидроцефалия общение. Однако этот случай остается редким.
Каковы последствия арахноидита?
Один арахноидит может осложниться и в результате:
- один сирингомиелия (развитие полости внутри спинного мозга);
- un синдром конского хвоста (сдавление или повреждение нервных корешков каудального [нижнего] конца спинного мозга);
- из псевдоменингоцеле (аномальное скопление спинномозговой жидкости);
- из интраспинальные кисты.
Последствиявоспаление второй мозг также может повлиять на эластичность тканей. Действительно, они могут потерять свою эластичность. Мы говорим о фиброзе. Это состояние может привести к сращению костного мозга с нервными корешками и вызвать:
- боль в пояснице;
- боли в ногах, связанные с сенсомоторными нарушениями;
- нарушение рефлексов.
По течению воспаления различают две фазы арахноидита. :
- la ранняя фаза во время которого нервные корешки отечны;
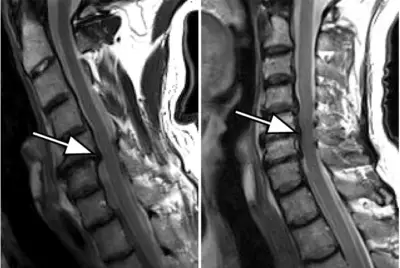
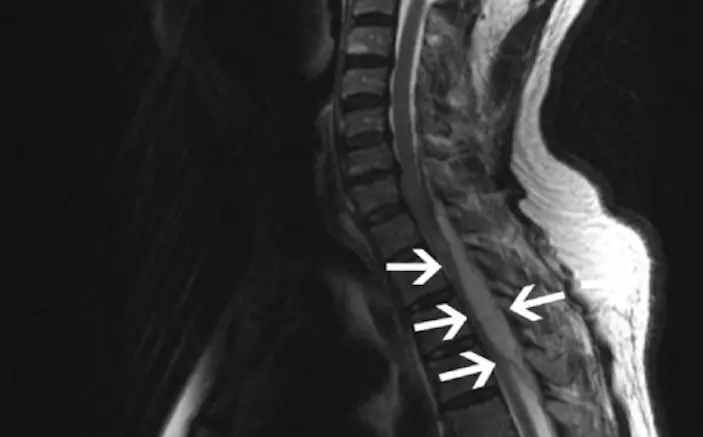
- la поздняя пролиферативная фазаили адгезивный арахноидит, при котором корни располагаются асимметрично. За этой фазой следует нарушение тока цереброспинальной жидкости между головным мозгом и дюралюминиевый мешок а также повышение внутриоболочечного давления. Это увеличение приведет к постуральным головным болям и болям в спине. В редких случаях рубцовая ткань может обызвествляться: это окостеневающая паутинная оболочка.
Как поставить диагноз арахноидит?
Le арахноидальный диагноз в основном основывается на анамнезе, посредством которого врач собирает различные сведения о проявлении болезни и истории болезни больного.
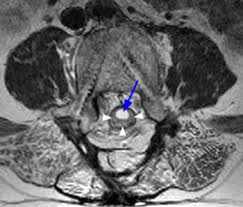
Чтобы определить происхождение расстройства, диагноз дополняется МРТ, проводимой с инъекцией контрастного вещества. Этот визуализирующий тест выявит арахноидит и укажет на изменения нервных корешков. Причем мы видим, что последние организованы к центру и прикрепляются к твердой мозговой оболочке на периферии. Также мы видим в этой области наличие перегородки спинномозговой жидкости в дуральном мешке.
Поскольку МРТ не может быть проведена, миелосканер является альтернативным решением. Это позволяет увидеть спайки, которые затрагивают дорсальные сегменты и агглютинируют на периферии.
При необходимости может потребоваться дифференциальная диагностика. Дифференциальный диагноз необходимо проводить, в частности, в случае:
- секвестрация диска (внутриспинальная гематома);
- болевой синдром множественных операций на позвоночнике;
- возникновение в ближайшем послеоперационном периоде.
Лечение: как лечить арахноидит?
Так же, как симптомы, лечение варьируется в зависимости от ситуации пациента. в лечение арахноидита носит прежде всего симптоматический характер и состоит в воздействии на причину. Если заболевание имеет инфекционное происхождение, лечение основано на назначении антибиотиков.
На начальном этапе лечение заключается во введении высоких доз внутривенный метилпреднизолон в течение 5 дней. Это лечение наиболее эффективно, если применяется в течение трех месяцев после причинного события. В комбинации пациент также принимает другие лекарства, такие как противовоспалительные, противоэпилептические и антидепрессанты. Что касается опиатов, то их нецелесообразно принимать в больших дозах. Это подвергает вас рискугипералгезия, гиперчувствительность, зависимость и тахифилаксия.
При необходимости при сильной боли могут быть назначены лидокаин, MgSO4 или кетамин.
Le арахноидальное лечение усложняется, когда он вступает в позднюю пролиферативную фазу. Заболевание склонно переходить в хроническую форму. Вместо лечения инъекции, вмешательства или различные инвазивные процедуры в позвоночнике могут усугубить его.
В дополнение к лекарствам, хирургическое вмешательство может быть вариантом. Это может быть ризотомия (прижигание нервных корешков) или ганглионэктомия (удаление нервных ганглиев). Однако, даже если ему удается облегчить боль, результат ощущается лишь в краткосрочной перспективе. Это также относится к эпидуральным инъекциям кортикостероидов и удалению спаек нервных корешков.
Источники
https://www.vulgaris-medical.com/encyclopedie-medicale/arachnoide/symptomes
https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Expert=137817&lng=FR
https://www.apaiser.org/les-pathologies-proches/
https://www.sciencedirect.com/science/article/abs/pii/S116983300400290X